Сравнительная клинико-гормональная характеристика состояния здоровья и качество жизни женщин с хирургической и естественной менопаузой
СтатьиОпубликовано в:
Вестник Российской Ассоциации Акушеров-Гинекологов »» № 3 '99
Для оценки влияния гистерэктомии с придатками или с сохранением яичниковой ткани на качество жизни и здоровье были обследованы 120 женщин, подвергшихся в репродуктивном или пременопаузальном периоде гистерэктомии без придатков, 170 женщин после гистерэктомии с придатками и 77 женщин с естественной менопаузой. Кроме клинического обследования, изучали содержание общего холестерина, фракции липидов и некоторые параметры гемостаза. Установлено, что гистерэктомия снижает качество жизни и увеличивает риск развития сердечно-сосудистых заболеваний.
Т.И. Рубченко, И.П. Ларичева, Н.И. Яковлева, Л.А. Василенко, С.Ю. Лукашенко
Московский областной НИИ акушерства и гинекологии Минздрава России (директор института - член-корр. РАМН, проф. В.И. Краснопольский).
НИИ физико-химической биологии им. А.Н. Белозерского Московского государственного университета.
К настоящему времени накоплено много сведений о том, что дефицит эстрогенов, наступающий в связи с возрастным угасанием функции яичников, не только приводит к появлению у большей части женщин приливов, повышенной ночной потливости и развитию урогенитальной атрофии, снижающих качество жизни [2], но и к развитию остеопороза, гипертонической болезни, атеросклероза, ишемической болезни сердца и инфаркта миокарда, угрожающих уже самой жизни пациенток. Доказательств вом связи этих состояний с дефицитом эстрогенов служит прежде всего снижение заболеваемости и смертности от сердечно-сосудистых заболеваний (ССЗ) у женщин, применяющих заместительную гормональную терапию (ЗГТ), что установлено в целом ряде эпидемиологических исследований, а также изменение липидного профиля (увеличение атерогенных фракций) у женщин в постменопаузе (по сравнению с пременопаузальным периодом) и обратное его изменение на фоне ЗГТ [1, 3, 5], повышение тонуса сосудов в постменопаузе, объясняемое повышенным содержанием в крови эндотелина-1 (мощного вазоконстриктора) и снижением содержания простациклина и происходящего из эндотелия сосудорасширяющего фактора (оксида натрия) и благоприятные изменения на фоне ЗГТ [7]. Выявление рецепторов к эстрогенам в сосудистой стенке, костной ткани и еще многие другие факторы приводятся в подтверждение влияния дефицита эстрогенов на здоровье женщины в постменопаузе [6]. Но нельзя игнорировать тот факт, что те же ССЗ, остеопороз развиваются и у мужчин, и есть мнение, что это результат старения или увеличения хронологического возраста [4]. Изменения, происходящие в организме женщины в результате хирургического выключения функции яичников в репродуктивном и пременонпаузальном периодах, могут служить как бы моделью для изучения влияния на здоровье дефицита половых стероидов, а не старения организма вообще [8]. С этих позиций представляет значительный интерес сравнительная клинико-лабораторная характеристика состояния женщин с хирургической (ХМ) и естественной (ЕМ) менопаузой.
С этой целью мы обследовали 120 женщин после гистерэктомии с полным или частичным сохранением яичниковой ткани (1-я группа), 170 женщин в различные сроки после гистерэктомии с придатками (2-я группа), 77 женщин с естественной менопаузой (3-я группа). Показаниями к оперативному лечению чаще всего являлись доброкачественные заболевания матки и придатков (42,5 и 41,2% в 1-й и 2-й группах соответственно), эндометриоз (35,8 и 35,9%), гнойно-воспалительные заболевания органов малого таза (15,0 и 15,3%), прочие причины (гипотонические кровотечения после родов или аборта, несостоятельность мышц тазового дна) - 6,7 и 7,6% соответственно.
Кроме клинического обследования, определяли:
1) содержание гормонов (ЛГ, ФСГ, ТТГ, пролактин, эстрадиол, тестостерон, андростендион, дегидроэпиандростерон-сульфат, 17-гидроксипрогестерон, Т3, Т4 и кортизол) в периферической крови радиоиммунологическими и иммуноферментными методами (1-я группа - 128 исследований, 2-я группа - 87, 3-я группа - 49);
2) содержание в периферической крови общего холестерина (ОХ), триглицеридов (ТГ), липопротеидов низкой плотности (ЛПНП), липопротеидов высокой плотности (ЛПВП) с вычислением коэффициента атерогенности (1-я группа - 61 исследование, 2-я группа - 76, 3-я группа - 41);
3) параметры свертывающей системы крови: содержание фибриногена, протромбиновый индекс, а также антисвертывающей системы: фибринолитическую активность (1-я группа - 52 исследования; 2-я группа - 58; 3-я группа - 28). Исследования проводились до начала ЗГТ.
Для сравнения указанных параметров использовали непараметрические методы прикладной статистики: критерий Вилкоксона-Манна-Уитни, метод хи-квадрата. Величины представлены в виде медиан (med), разброс значений в виде квартилей (q1 и q2).
Возраст женщин с ЕМ (min=34, max=70, med=53,q1=49, q2=58) был достоверно выше (р<0,01), чем у пациенток 1-й и 2-й групп, которые между собой не различались (min=23, max=61, med=43, q1=39, q2=47,5 и min=24, max=67, med=45, q1=40, q2=49 соответственно), но распределение больных по возрастным подгруппам позволяло производить сравнение параметров, зависящих от возраста.
Возраст наступления менопаузы (med) был в 1-й группе 40 лет (q1=36, q2=44), во 2-й - 43 года (38-49), и в 3-й - 48 лет (44-51). Длительность менопаузы (в 1-й группе длительность периода после операции или после выключения менструальной функции) составляла 1,5 года (0-4), 1,05 года (0-4), и 4 года (1,5-10) соответственно.
Не предъявляли никаких жалоб 27,7% женщин 1-й группы, 9,9% - 2-й и 7,8% - 3-й, т. е. показатели в 1-й группе достоверно отличались от таковых во 2-й и 3-й группах (р<0,001). Чаще всего женщины всех 3 групп предъявляли жалобы на приливы, тем не менее у 13,7% пациенток 2-й группы и 27,3% - 3-й группы приливов не было вообще. В 1-й группе таких женщин было 63,9% (р<0,0001). Ночная потливость чаще беспокоила женщин с удаленными яичниками (49,4%), на 2-м месте были женщины 3-й группы -32,9%, среди пациенток 1-й группы она встречалась только у 17,6% (р<0,0001). Симптомы урогенитальной атрофии имели 9,2% женщин 1-й группы, 31,7% - 2-й и 48,1% - 3-й (р<0,0001). Осложненный семейный анамнез (сердечно-сосудистые, раковые заболевания и переломы) чаще был у женщин с ХМ (70,9 и 75,5% в 1-й и 2-й группах соответственно), чем у тех, у кого менопауза наступила естественным путем - 54,9% (р<0,01).
Своевременное менархе (11-15 лет) имели 93,4% женщин 1-й группы, 93,2% - 2-й и 88,4% - 3-й, в которой чаще, чем в первых двух группах имело место позднее менархе - 10,4% против 4,4 и 5,0% в 1-й и 2-й группах. Менструации были регулярными до операции или наступления ЕМ у 70,8% пациенток 1-й группы, 69,3% - 2-й и у 49,45% в 3-й группе, в которой чаще имела место олигоменорея - 27,3% против 3,3 и 6,7% в 1-й и 2-й группах (р<0,0001). Дисфункциональные маточные кровотечения встречались с одинаковой частотой у пациенток всех трех групп (25,8, 23,9, 23,4% соответственно).
Бесплодие чаще встречалось у женщин 2-й группы (10,6% против 4,2 и 5,2% в 1-й и 3-й группах), они же чаще не имели родов в анамнезе (14,8% против 5,9 и 7,6% соответственно, р<0,04). Пациентки 2-й группы чаще употребляли в прошлом оральные контрацептивы, чем женщины 1-й и 3-й групп (12,5% против 6,7 и 6,6% соответственно), в большинстве случаев с лечебной целью. Гестагены одинаково часто принимали женщины 1-й и 2-й групп (16,7 и 15,0% соответственно, против 6,4% в 3-й группе). Продолжительность приема тех и других колебалась от 1 мес до 3 лет. Оральные контрацептивы после операции принимали 9,5% женщин 2-й группы, 0,8% - 1-й, в 3-й группе оральные контрацептивы после наступления менопаузы не принимала ни одна пациентка, гестагенами лечились 6,7, 5,9 и 5,2% соответственно.
Структура гинекологической заболеваемости представлена в табл. 1.
Таблица 1. Гинекологические заболевания, встречающиеся у больных с хирургической и естественной менопаузой (в%)
| Заболевания | 1-я группа | 2-я группа | 3-я группа |
| Миомы матки | 65,8 | 66,1 | 33,8 |
| Эндометриоз, в том числе | 55,8 | 53,6 | 0 |
| эндометриоидные кисты | 21,7 | 26,2 | 0 |
| Эрозия шейки матки | 56,3 | 43,6 | 40,0 |
| Сальпингооофориты | 36,7 | 39,8 | 23,4 |
| Фолликулярные кисты | 20,8 | 27,5 | 6,5 |
| Цервициты | 14,2 | 15,1 | 10,4 |
| Кисты желтого теля | 14,2 | 14,4 | 1,3 |
| Кистомы яичников | 7,5 | 13,1 | 1,3 |
| Гнойно-воспалительные заболевания | 10,0 | 12,0 | 0 |
| Эндометриты | 10,0 | 6,6 | 2,6 |
| Кольпиты | 5,0 | 5,4 | 16,9 |
| Поликистозные яичники | 1,7 | 3,6 | 0 |
| Гиперпластические процессы в эндометрии, | 20,8 | 15,2 | 16,9 |
| из них аденоматоз | 1,7 | 1,7 | 0 |
Диагностическому выскабливанию в 1-й группе подверглись 6,7% женщин (неоднократно - 3,4%), во 2-й группе - 6,6% (более 1 раза -4,2%), в 3-й группе - 20,8% (11,7% - более 1 раза).
Среди экстрагенитальной патологии во всех группах наиболее часто (более чем у трети больных) встречались заболевания желудочно-кишечного тракта, 2-е место занимала гипертоническая болезнь (треть больных обеих групп с ХМ) и, неожиданно, только у 24,7% больных с ЕМ, но у них чаще, чем в группах с ХМ, была ИБО (9,1% против 3,3 и 6,1% соответственно). Рост, масса тела, индекс массы тела женщин трех групп достоверно не различались.
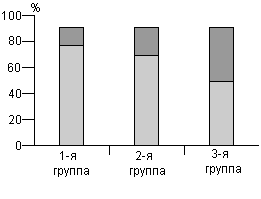
При исследовании содержания ОХ и фракций липидов в крови было выявлено наименьшее содержание ОХ, ЛПНП и ТГ у женщин с сохраненной яичниковой тканью, самое высокое - в группе с ЕМ, причем содержание ОХ выше нормы (240 мг/дл) было выявлено соответственно у 10,6, 19,3 и 45,2% (р<0,0002): содержание ЛПНП превышало норму у 32,8, 40,7 и 61,9% (р<0,01); уровень ТГ был повышен у 9,1% женщин обеих групп с ХМ и у 19,0%; в группе с ЕМ. Содержание ЛПВП у всех больных было нормальным и нрепышало 35 мг/дл - границу, ниже которой антиатерогенные свойства ЛПВП становятся недостаточными. Коэффициент атерогенности превышал нормальные показатели у 10,9, 20,2 и 40,5% соответственно, р<0,002 (рис. 1). Те же тенденции сохранялись в выделенных в каждой из трех групп возрастных подгруппах от 45 до 55 лет.
| Общий холестерин | ЛПНП |
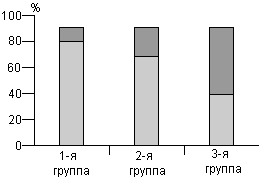 |
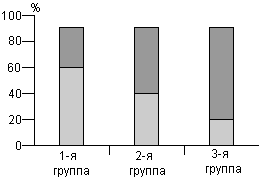 |
| Триглицериды | Коэффициент атерогенности |
 |
 |
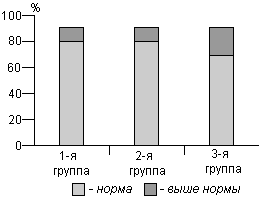
Медиана показателя содержания в крови фибриногена была в пределах нормы только у женщин 1-й группы, в двух других она превышала норму. Содержание фибриногена в крови было от 4 до 5 г/л (умеренная гиперфибриногенемия) у 20,6, 30,7 и 39,3% женщин соответственно, выше 5 г/л (выраженная гиперфибриногенемия) у 20,6, 30,7 и 32,1% в 1-й, 2-й и 3-й группах (р<0,05). Протромбиновый индекс был выше нормы (100%) только у 1,6, 2,7 и 7,1% женщин. Фибринолитическая активность была ниже желаемого уровня (5%) у 40,3, 54,7, и 63,0% пациенток в 1-й, 2-й и 3-й группах, в то же время у 10,7, 9,7 и 7,4% женщин она превышала 15%, что тоже указывает на неблагополучие в сисчеме гемостаза. Снижение фибринолитической активности у женщин в возрасте 45-55 лет было еще более выраженным. Основные показатели свертывающей и противосвертывающей системы крови представлены на рис. 2.
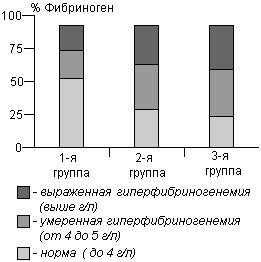
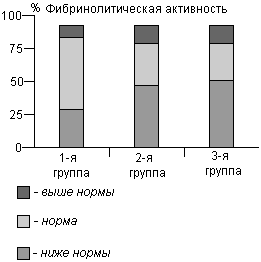
Рис. 2. Распределение женщин в каждой группе в зависимости от уровня основных параметров свертывающей и противосвертывающей систем крови.
Были определены уровни тронных гормонов гипофиза, пролактина, половых стероидов, гормонои щитовидной железы и кортизола (табл. 2). Содержание гормонов и крови у женщин 45-55 лет во всех трех группах имели незначительные отличия от приведенных данных: несколько выше, чем во всей группе, были уровни ЛГ и ФСГ у пациенток 1-й группы, в 3-й группе было выше содержание эстрадиола, тестостсрона и ТТГ, ниже - кортизола. Разница в качестве жизни, определяемая в нашем исследовании наличием жалоб вообще, приливами, потливостью, симптомами урогенитальной атрофии, очевидна (табл. 3).
Таблица 2. Содержание гормонов в периферической крови у женщин с хирургической (1-я, 2-я группы) и естественной менопаузой (3-я группа)
| Гормон | Норма | 1-я группа | 2-я группа | 3-я группа |
| ЛГ, МЕ/л | 1,0-7,0 | 8,93 (3,57-22,55) |
30,6 (22,38-48,95) |
27,1 (18,38-38,6) |
| ФСГ, МЕ/л | 2,8-8,0 | 11,2 (6,3-37,9) |
75,1 (53,9-100,8) |
77,8 (60,1-90,8) |
| Пролактин, мМЕ/л | 80-260 | 250 (182-382) |
173 (122,5-274) |
162 (135,5-204) |
| АКТГ, нг/л | 10-40 | 2,7 (0,94-6,59) |
3,91 (3,08-5,65) |
2,85 (0,9-5,3) |
| Э2, пмоль/л | 20-150 | 197 (95-407) |
51,35 (28-117) |
51 (36,6-109,3) |
| Т, ммоль/л | 0,5-3,5 | 1,75 (1,05-2,72) |
1,4 (1,12-2,22) |
1,85 (1,07-2,55) |
| 17-ОР, ммоль/л | 0,3-3,0 | 2,4 (1,56-6,15) |
1,59 (0,87(2,12) |
1,78 (1,12(2,39) |
| ДЭАС, мкг/л | 0,57-3,23 | 0,79 (0,9-2,8) |
1,14 (0,79-2,11) |
0,93 (0,77-1,33) |
| А, нмоль/л | 0,7-10,0 | 7,1 (4,88-8,85) |
6,2 (3,78-7,77) |
7,48 (5,28-8,67) |
| ТТГ, мМЕ/л | 0,3-3,0 | 1,34 (1,0-2,12) |
1,8 (1,09-2,47) |
2,19 (1,57-2,76) |
| Т3, нмоль/л | 1,3-2,8 | 1,84 (1,51-2,14) |
1,82 (1,51-2,15) |
1,88 (1,48-2,05) |
| Т4, нмоль/л | 80-120 | 97 (86,9-113,8) |
95 (85,8-108,5) |
98 (91,25-120,5) |
| Кортизол, нмоль/л | 190-450 | 333,5 (212-448) |
387 (305,8-492) |
402 (292-514,5) |
Таблица 3. Качество жизни у женщин с хирургической и естественной менопаузой (в%)
| Признак | 1-я группа | 2-я группа | 3-я группа |
| Общие жалобы | 72,3 | 90,1 | 92,2 |
| Приливы | 36,1 | 86,3 | 73,7 |
| Потливость | 17,6 | 49,4 | 32,9 |
| Симптомы урогенитальной атрофии | 9,2 | 31,7 | 48,1 |
Женщины 1-й группы гораздо реже, чем двух других, имели жалобы, связанные с дефицитом эстрогенов, количество же общих жалоб было достаточно велико: женщины часто предъявляли жалобы на боли внизу живота, связанные, очевидно, с оставленными яичниками и наличием спаечного процесса после операции. Такие же результаты были продемонстрированы и в других исследованиях [10]. Дефицит эстрогенов и постменопаузальный уровень гонадотропинов был только у части женщин этой группы (см. табл. 2), т.е. преждевременная недостаточность яичников после гистерэктомии развилась не у всех, и качество жизни пациенток с сохраненной яичниковой тканью было лучше, чем у тех, у кого она была удалена. Женщины с полной кастрацией чаще жаловались на приливы и потливость, чем женщины с КМ, хотя уровни эстрадиола (и гонадотропинов) у них были одинаковыми. Несколько ниже были у них концентрации так называемых яичниковых андрогенов - андростендиона и тестостерона, которые, как и эстрадиол, могут иметь периферическое происхождение за счет конверсии их общего предшественника - дегидроэпиандростерона (ДЭАС), количество которого у женщин с удаленными яичниками и маткой в нашем исследовании было выше, чем у пациенток с ЕМ, очевидно, за счет компенсаторного увеличения синтеза его в надпочечниках.
Обращает на себя внимание больший процент женщин с ХМ (оба вида ее), имеющих гипертоническую болезнь, чем в группе с ЕМ, несмотря на то, что женщины с ЕМ были старше. Во многих эпидемиологических исследованиях выявлено увеличение частоты сердечно-сосудистых заболеваний, в том числе и гипертонической болезни, после гистерэктомии с яичниками или без них, но по аналогии с известным фактом более частого заболевания раком эндометрия женщин с гипертонической болезнью, ожирением и сахарным диабетом, можно сделать предположение о том, что, возможно, женщины с гипертонической болезнью имеют чаще, например, миому матки или эндометриоз, и как бы "обречены" на оперативное лечение. Полученные же нами данные о выраженном увеличении уровня атерогенных фракций крови, нарушений в системе свертывания (повышение коагуляционных свойств крови и снижение противосвертывающей способности) свидетельствуют о серьезной угрозе здоровью из-за повышенного риска развития ишемических и тромботических состояний, причем угроза эта больше у пациенток с удаленными яичниками и у пациенток с ЕМ, более старших возрастов, чем у женщин с ХМ. Следовательно, оперативное лечение, избавляя женщину от одних страданий и опасностей, одновременно приводит к ухудшению качества жизни и повышению риска развития ССЗ. Общеизвестно положительное влияние дстрогенов как в отношении качества жизни, так и снижения риска развития ССЗ и остеопороза. От-рицательпым моментом ЗГТ могут явиться необходимость длительного применения препаратов и их стоимость. С этих позиций кажется интересной идея о возможном уменьшении час готы оперативных вмешательств, которая в последние десятилетия неуклонно росла во всем мире.
Следует отметить, что рост числа гистерэктомий с овариэктомиями не всегда обусловлен увеличением числа заболеваний, требующих оперативного лечения и именно в таком объеме. В какой-то мере увеличению их количества способствовали усовершенствование техники операций, наркоза и "онкологическая настороженность", которая предписывала обязательное "профилактическое удаление" яичников при гистерэктомий у женщин после 45-4S лет, а саму гистерэктомию стали производить не только по абсолютным, но и по относительным показаниям [9]. В результате, в настоящее время имеется достаточно большое количество женщин, перенесших гистерэктомию с придатками или без них.
Наши данные свидетельствуют о том, что показания к оперативному лечению больных, подвергшихся гистерэктомий с придатками или с сохранением яичниковой ткани, практически идентичны, возраст пациенток не различался, что свидетельствовало о возможности субъективного подхода к решению вопроса об удалении или сохранении яичников. Некоторые гинекологические заболевания встречались примерно одинаково часто (эндометриоидные кисты были у 21,7% пациенток с сохраненными яичниками и у 26,2% с удаленными, доброкачественные кистомы у 7,5 и у 13,1% соответственно), что также не демонстрирует драматического увеличения числа случаев патологии яичников у женщин, которым произведена гистерэктомия с придатками. Обращает на себя внимание несоответствие частоты приема оральных контрацептивов и гестагенов частоте выявленного эндометриоза. Более мощные препараты для лечения эндометриоза, такие как даназол, неместран, принимали единицы из числа оперированных по поводу этого заболевания, а их применение - еще одна возможность снизить количество оперативных вмешательств.
Таким образом, если естественная менопауза является неотвратимой и улучшить качество жизни и снизить число опасных для жизни ее последствий можно в основном с помощью ЗГТ, то снижение количества гистерэктомий может отсрочить раннее начало ЗГТ и снизить таким образом ее стоимость и возможные осложнения, связанные с ее большой длительностью, например рак молочной железы.
ЛИТЕРАТУРА
1. Аверков О.В., Бреусенко В.Г., Крюченкова М.Е. и др. // Вестн. Росс. ассоц. акуш.-гин. 1998. N2. С. 77-83.
2. Кулаков В.И., Адамян Л.В., Аскольская С.И., Фролова О.Г. // Акуш. и гин. 1999. N 1. С. 31-34.
3. Савельева Г.М., Бреусенко В.Г., Каппушева Л.М. // Вестн. Росс. ассоц. акуш.-гин. 1998. N 2. С. 45-49.
4. Сметник В.П., Кириченко А.А., Никулина Ж.С. и др. // Акуш. и гин. 1998. N6. С.57-60.
5. Репина М.А. // Акуш. и гин. 1998. N 4. С. 55-56.
6. Сергеев П.В., Караченцев А.Н., Матюшин А.И. // Кардиология. 1996. N 3. P. 75-78.
7. Bar J., Tepper R., Fuchs J., et al. // Obstet. Gynec. 1993. Vol. 81. P. 261.
8. Farish A E., Fletcher C.D., Hart D.M., Smilh M.L. // Brit. J. Obstet. Gynec. 1990. Vol. 97. P. 78-82.
9. Li T.C., Saraveltm H. // Brit. J. Obstet. Gynec. 1994. Vol. 101. P. 934-936.
10.0ldenhave A., Jaszmann L.J.B., Ewraerd W., et al. // Aner. J. Obstet. Gynec. 1993. Vol. 168. N 3. Part 1. P. 765-771.
