Эффективность альтернативных методов лечения инфекций мочевыводящих путей в педиатрической практике и принцип минимальной достаточности антибактериальной терапии
СтатьиВ.И. Кириллов, Н.А. Богданова, ФГБОУ ВО «Московский государственный медико-стоматологический университет им. А.И. Евдокимова» Минздрава России
Резюме. В амбулаторных условиях наблюдалось 78 детей, из них 38 - с циститом и 40 - с инфекцией мочевыводящих путей (ИМП). В зависимости от приверженности лечению дети были разделены на две группы. В нормативной группе (n = 31) дети принимали антибактериальные препараты с первых дней заболевания на протяжении 5-10 дней обязательно с соблюдением доз и кратности приема. В ненормативной группе (n=47) препараты принимались с нарушением сроков проведения курса, кратности приема и доз. Кроме антибиотиков, в обеих группах дети получали растительный лекарственный препарат «Канефрон® Н» в течение 2 нед острого периода и впоследствии каждые 2 мес курсами по 2 нед на протяжении 6 мес. Сравнительный анализ показал, что группы не различались ни темпами наступления ремиссии (р = 0,722), ни частотой рецидивов ИМП (р = 0,816). В обеих группах происходило достоверное уменьшение объема остаточной мочи (р = 0,0498 и р = 0,0211 соответственно) и частоты пиелоэктазии (р = 0,0268 и р = 0,0225 соответственно). Ввиду независимости результатов терапии от правильности приема антибактериальных препаратов было предложено альтернативное лечение ИМП с заменой антибиотиков на растительные лекарственные средства, в частности «Канефрон® Н». Представлены показания к такому лечению, которые исключают вероятность ренального воспаления и возникновения пузырно-мочеточникового рефлюкса. Для оценки эффективности предложенного метода лечения неосложненной ИМП необходимы дальнейшие исследования, в том числе проспективные рандомизированные.
Ключевые слова: инфекция мочевыводящих путей, альтернативное лечение, педиатрическая практика, приверженность лечению, резистентность к антимикробным препаратам, растительные лекарственные средства, Канефрон® Н
Summary. On an outpatient basis, 2 groups of children with UTI were observed (cystitis 38, unclassified UTI - 40). The normative group (n = 31) received antibacterial drugs from the first days of the disease, in compliance with dosages and regularity for 10 days. Non-normative (n = 47), characterized by delayed use, a decrease in the duration, intake frequency and dosage of antibiotics. In both groups, the children took the herbal drug Canephron® N for 2 weeks of the acute period and subsequently for 6 months every 2 months in courses of 2 weeks. A comparative analysis showed that these 2 groups did not differ either in the rate of onset of remission (p = 0,722) or in the frequency of UTI recurrence (p = 0,816). In the 2 groups, there was an identical decrease in the volume of residual urine (p = 0,498 and p = 0,0211, respectively) and the frequency of pyelectasis (p = 0,0268 and p = 0,0225, respectively). Taking into account the independence of the results of therapy from the correct intake of antibacterial chemotherapy drugs, an alternative treatment for UTIs was proposed with their replacement with herbal medicines, in particular Canephron® N. Indications for such treatment are presented, which exclude the possibility of renal inflammation and vesicoureteral reflux. To evaluate the effectiveness of the proposed method for the treatment of uncomplicated UTI, further prospective randomized trials are needed.
Keywords: urinary tract infection, alternative treatment, pediatric practice, compliance, antimicrobial resistance, herbal remedies, Canephron® N.
Введение
Инфекция мочевыводящих путей (ИМП) является обычной бактериальной инфекцией детского возраста и протекает главным образом в виде нетяжелых, так называемых неосложненных ее вариантов (при отсутствии аномалий развития мочевыделительной системы и пузырно-мочеточникового рефлюкса). Малосимптомный (или бессимптомный) характер неосложненной ИМП, которая склонна, кроме того, к волнообразному течению, становится в клинической практике причиной ее низкой выявляемости, а также недостаточной приверженности пациентов лечению (комплаенса) [1].
Лечебная тактика при неосложенной ИМП обычно ограничивается энтеральным применением антибактериальных химиопрепаратов. Такой курс имеет небольшую длительность ввиду достаточно быстрой стерилизации мочи и чаще всего назначается эмпирически - без определения индивидуальной чувствительности микрофлоры [2], а также вследствие высокой частоты «стерильных» посевов мочи [3]. Тем не менее в указанных обстоятельствах удается нормализовать показатели анализа мочи.
В официальных клинических рекомендациях по оказанию медицинской помощи детям с ИМП [2] не рассматриваются ее варианты в зависимости от характера течения, анамнестических сведений (первый или повторный случай), имеющейся патологии, а также варианты при случайном обнаружении мочевого синдрома (в ходе диспансеризации, оформления в детские учреждения). Их ограниченность подчеркивается упоминанием лишь антибактериальных средств без учета возможностей альтернативных мероприятий, во многом обеспечивающих патогенетический подход, что нашло отражение в документах Российского общества урологов, описывающих лечение подобных инфекций [4].
Принимая во внимание то, что антибактериальная терапия занимает неоднозначное место в лечении острой неосложненной ИМП и ее вклад в исход не всегда определен, целью данного исследования стала сравнительная оценка результатов лечения ИМП у детей в зависимости от того, насколько строго соблюдается режим применения медикаментов.
Материал и методы
Обследовано 78 детей (5 мальчиков и 73 девочки) в возрасте от 3 до 14 лет, поводом для наблюдения которых в амбулаторных условиях являлись дизурические расстройства (учащенное и/или болезненное мочеиспускание, императивные позывы) или мочевой синдром, обнаруженный при диспансеризации или на фоне интеркуррентных заболеваний.
В план обследования включался анализ средней порции мочи, а в качестве скрининга на бактериурию - нитритный тест. Определялись такие гематологические показатели, как число лейкоцитов, скорость оседания эритроцитов, уровень С-реактивного белка. При проведении ультразвукового исследования (УЗИ) в В-режиме учитывались нормативные показатели, разработанные М.П. Пыковым [5] и Е.Б. Ольховой [6]: локализация, контуры, размеры, плотность, подвижность почек, параметры лоханок (в том числе до и после акта мочеиспускания), отсутствие забросов мочи в мочеточники, а также количество остаточной мочи.
Верификация диагноза. На основании выявленного у пациентов мочевого синдрома (табл. 1) диагностировано наличие ИМП, классифицированной в случае дизурических расстройств как острый цистит (n = 38)
Таблица 1.
Частота клинических признаков инфекции мочевыводящих путей, абс. (%)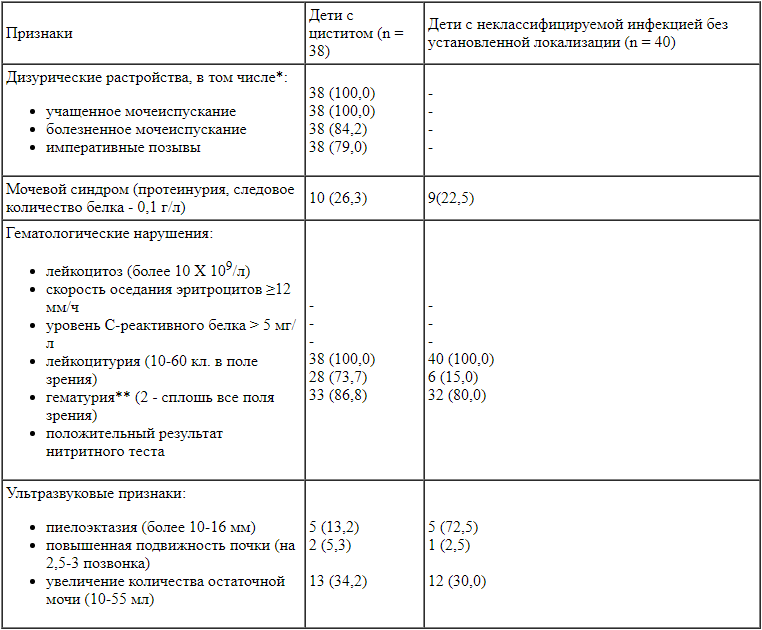 * В сумме больше 100% вследствие сочетания расстройств.
* В сумме больше 100% вследствие сочетания расстройств.
** У 6 детей (7,7) в виде макрогематурии.
Случайно выявленные изменения в анализах мочи при отсутствии как пиелонефрита, так и цистита принято относить к воспалительным процессам без установленной локализации или обозначать термином «инфекция мочевыводящих путей».
Необходимо подчеркнуть, что у всех детей, включенных в исследование, отсутствовали классические признаки системной воспалительной реакции (лейкоцитоз, высокая скорость оседания эритроцитов и высокий уровень С-реактивного белка), которые могли бы свидетельствовать о воспалении почек. Такие выявленные при УЗИ признаки, как малая пиелоэктазия, а также увеличение количества остаточной мочи, отражают нарушения уродинамики, характерные для ИМП. Связь выявленных изменений в анализах мочи с воспалительными процессами в наружных половых органах исключалась при наружном осмотре у мальчиков и при консультации гинеколога у девочек.
Лечение. В первые 2 дня обращения помимо общепринятых рекомендаций по питьевому режиму, частоте мочеиспусканий [7] назначалась этиотропная антибактериальная терапия [2]:
- нитрофураном (фуразидином) - 41 ребенку;
- «защищенным» пенициллином (амоксициллин/ клавуланат) - 25 детям;
- цефалоспорином (цефуроксимом или цефиксимом) - 8 детям.
Рекомендуемая длительность применения препаратов составляла при цистите 5 дней, при неклассифицируемой ИМП - 5-7 дней. При этом родители были проинструктированы о необходимости строгого соблюдения доз препаратов, регулярности их приема и длительности курса, а также о возможности нежелательных лекарственных реакций. В составе комплексной терапии назначался также растительный препарат «Канефрон® Н» (раствор для приема внутрь или таблетки, покрытые оболочкой) с первых дней обращения и затем курсами по 2 нед каждые 2 мес.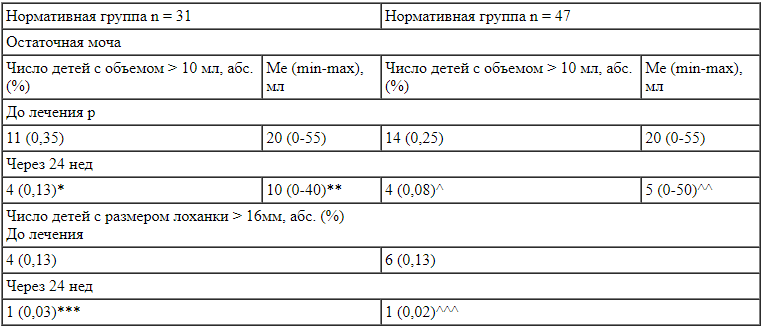 Период наблюдения составлял 6 мес и включал повторный сбор сведений через 2, 4, 12 и 24 нед с момента обращения. Сведения получали от пациентов в ходе визитов или в процессе телефонной консультации. Кроме того, родители имели возможность получить консультацию тем или иным способом независимо от срока наблюдения. В ходе исследования выполнялись общие анализы мочи (при 2, 3, 4, 5-м визитах) и УЗИ (при 1-м и 5-м визитах). Дизайн исследования представлен на рис. 1.
Период наблюдения составлял 6 мес и включал повторный сбор сведений через 2, 4, 12 и 24 нед с момента обращения. Сведения получали от пациентов в ходе визитов или в процессе телефонной консультации. Кроме того, родители имели возможность получить консультацию тем или иным способом независимо от срока наблюдения. В ходе исследования выполнялись общие анализы мочи (при 2, 3, 4, 5-м визитах) и УЗИ (при 1-м и 5-м визитах). Дизайн исследования представлен на рис. 1.
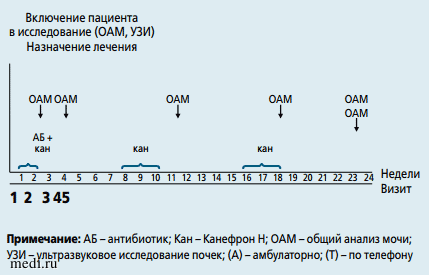 Рис. 1. Дизайн исследования
Рис. 1. Дизайн исследования
Примечание: АБ - антибиотик; Кан - Канефрон Н; ОАМ - общий анализ мочи; УЗИ - ультразвуковое исследование почек; (А) - амбулаторно; (Т) - по телефону
Статистический анализ. Данные исследования были проанализированы методами описательной статистики (в частности, с использованием критерия х2). Статистические показатели были представлены в виде сводных таблиц (количественные переменные: п, медиана (Me), среднеквадратическое отклонение, минимум-максимум, качественные переменные: п, частота в долях от 1,00 и процентах). Данные обрабатывались с помощью пакета программ Statistica 5.3.
Результаты
В соответствии с целью исследования был проведен сравнительный анализ двух ситуаций. В нормативную группу (Н-группу) включили детей, которые соблюдали правила приема препаратов (своевременность,дозировку,регулярность,продолжительность) (n = 31). Ненормативная группа (не-Н-группа) состояла из пациентов, которые нарушали правила приема препаратов (n = 47). В Н-группе большинство составили дети с циститом (74,2%), в не-Н-группе -пациенты с ИМП (68,1%) (табл. 2). Разновидностями нарушения режима применения антибиотиков являлись (табл. 3):
А - отсроченный прием (самый частый; 34 (72,3%) случая): либо задержка начала терапии на 4 и более дня после обращения, либо затруднения в установке давности мочевого синдрома при ИМП;
Б - нерегулярный прием (14 (29,7%) случаев): пропуск приема препарата в течение нескольких дней или нарушения кратности приема;
В - уменьшение длительности терапии на один и более дней (11 (23,3%) случаев), немотивированно или из-за появления нежелательных лекарственных реакций;
Г - снижение доз препаратов (3 (6,4%) случая);
Д - отсутствие приема препаратов (2 (4,2%) случая).
Таблица 2.
Характеристика клинических групп детей, включенных в исследование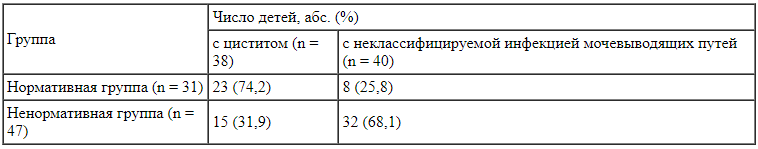 В таблице 3 представлена частота выявления указанных разновидностей с учетом регистрации одновременно двух разновидностей у 17 (36,2%) пациентов.
В таблице 3 представлена частота выявления указанных разновидностей с учетом регистрации одновременно двух разновидностей у 17 (36,2%) пациентов.
Таблица 3.
Частота регистрации разновидностей нарушения режима антибактериальной терапии (n = 47), абс. (%)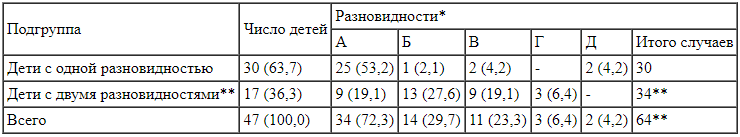 * Расшифровка в тексте.
* Расшифровка в тексте.
** У 17 пациентов выявлено сочетание двух разновидностей: А+Б - у 5 (10,6%), А+В - у 4 (8,5%), Б+В - у 5 (10,6%), Б+Г - у 3 (6,4%).
При сравнительном анализе результатов лечения двух групп детей с ИМП установлено, что уже через 2 нед (при 2-м визите) дизурические явления сохранялись только в 1 и 2 случаях соответственно, а частота мочевого синдрома снизилась в 4-5 раз (табл. 4). Через 4 нед (при 3-м визите) зарегистрирована клиническая и лабораторная ремиссия во всех случаях как в Н-группе, так и в не-Н-группе. Во время 4-го и 5-го визитов выявлено 19 случаев рецидивов цистита и мочевого синдрома (табл. 5). Чаще рецидивы проявлялись мочевым синдромом (4 и 6 рецидивов соответственно в Н-группе и не-Н-группе), реже - дизурическими явлениями (по 2 случая в той и другой группе). Частота рецидивов в группах статистически значимо не отличалась (р = 0,816).
Таблица 4.
Результаты лечения неклассифицируемой инфекции мочевыводящих путей (п = 40) и цистита (n = 28) в изучаемых группах детей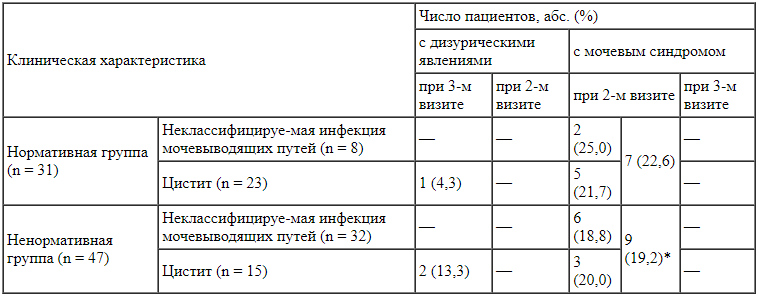 * р = 0,072.
* р = 0,072.
Таблица 5.
Число рецидивов инфекции мочевыводящих путей на протяжении 6 месяцев наблюдения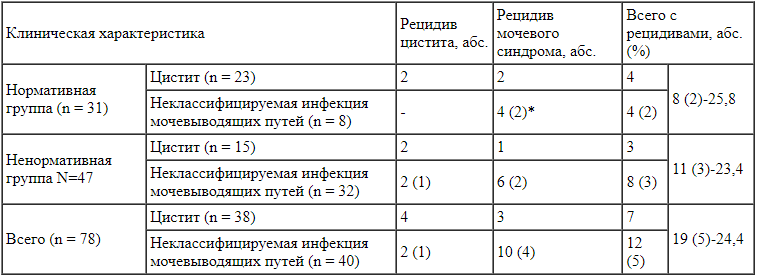 * В скобках указано число детей с двумя рецидивами.
* В скобках указано число детей с двумя рецидивами.
Примечание. Различия между Н-группой и не-Н-группой статистически незначимы (р = 0,816).
На рисунке 2 представлены результаты УЗИ почек двух групп пациентов при 5-м визите (через 24 нед). В частности, достоверно уменьшилось число детей с повышенным количеством остаточной мочи, а также сократилось количество остаточной мочи в обеих группах - Н-группе и не-Н-группе. Подобные закономерности касались и частоты пиелоэктазии, которая в итоге сохранялась лишь в крайне ограниченном числе наблюдений (по одному случаю). Частота повышенной подвижности почек с течением времени не менялась.
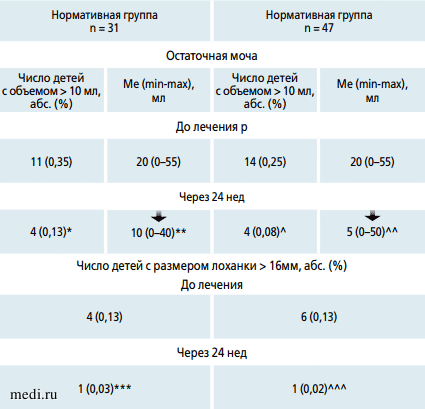 Рис. 2. Результаты ультразвукового исследования почек при неклассифицируемой инфекции мочевыводящих путей (ИМП) и цистите в динамике наблюдения
Рис. 2. Результаты ультразвукового исследования почек при неклассифицируемой инфекции мочевыводящих путей (ИМП) и цистите в динамике наблюдения
Примечание: ^ - p-0,0458, ^^ - p-0,021, ^^^ - p-0,0225, * - p-0,0482, ** - p-0,0498, *** - p-0,068
Таким образом, оценка результатов лечения ИМП у детей на основании клинико-лабораторно-инструментального динамического обследования свидетельствует о том, что эти результаты не зависят от правильности применения антибактериальных препаратов.
Обсуждение
Достижение ремиссии ИМП даже в случае погрешностей в проведении антибактериальной терапии заслуживает внимания с точки зрения принципа «минимальной достаточности»: сроки наступления ремиссии не отличались в ситуации строгого соблюдения правил приема медикаментов и в ситуации их нарушения.
Необоснованно широкое применение антибиотиков, в том числе не соответствующее этиологии и тяжести заболевания, использование препаратов широкого спектра действия, оценка качества лечения в прямой зависимости от количества назначенных препаратов являются важнейшими факторами развития резистентности микроорганизмов к антибиотикам, темпы нарастания которой значительно опережают темпы создания новых лекарственных средств. Кроме того, использование антибактериальных препаратов может сопровождаться развитием нежелательных реакций и серьезно влиять на нормальный микробиом кишечника и уретры (источники инфицирования мочевыводящих путей) [3].
Как правило, резистентность развивается к широко распространенным антибиотикам, и поэтому одной из важнейших стратегий ее сдерживания является разумное ограничение их применения (по номенклатуре лекарств, показаниям, длительности курсов и т. д.) [8, 9].
История создания и применения антибиотиков явственно обнажила бесперспективность «погони» за ускользающей чувствительностью патогенов, что вынуждает смещать акценты в лечении инфекций с микробов на макроорганизм, т. е. на минимизацию влияния факторов патогенеза заболевания, тем более при явном перекосе в сторону этиотропной терапии, наблюдаемом при ИМП.
К настоящему времени накоплен достаточно успешный опыт использования альтернативных методов профилактики и лечения микробно-воспалительных заболеваний органов мочевыводящей системы. Эти методы могут быть вспомогательными или основными (т. е. применяться как монотерапия), что подробно описано в наших недавних обзорах [10, 11] и ввиду этого выходит за рамки настоящего обсуждения. Отличительной особенностью большинства этих средств, в противовес современной «синтетической» фармакологии, является их натуральность, нисколько не умаляющая их достоинств, а, напротив, относящаяся к положительным сторонам, подтвержденным результатами клинических исследований в урологии, нефрологии, педиатрии.
Из альтернативных методов лечения и профилактики микробно-воспалительных заболеваний мочевыводящих путей целесообразно выделить применение растительных лекарственных препаратов (РЛП), поскольку один из них использован при проведении настоящего исследования. Применяемые достаточно давно в народной медицине «почечные травы» получили «второе дыхание» благодаря новым высокотехнологичным методам экстрагирования активных фармакологических ингредиентов, которые позволили изготовить стандартизированные фитопрепараты с принципиальными преимуществами перед приготовляемыми в домашних условиях отварами лекарственных растений.
К препаратам, отвечающим всем требованиям современного фармпроизводства, относится РЛП «Канефрон® Н», успешно используемый для профилактики и лечения ИМП в педиатрии на протяжении более 20 лет [12]. В недавно проведенном в России неинтервенционном проспективном многоцентровом исследовании с участием 636 детей в возрасте от 12 мес до 17 лет установлена высокая эффективность препарата «Канефрон® Н» у 88% пациентов в отношении профилактики, лечения пиелонефрита, цистита и воспалительных заболеваний органов мочевой системы [13].
Подобный результат применения препарата при ИМП обусловлен его активными компонентами, воздействующими главным образом на патогенетические сдвиги: повышенную адгезивность микрофлоры, продукцию провоспалительных факторов, супероксидных радикалов и токсических энзимов [12]. Следует отметить еще один механизм действия препарата «Канефрон® Н» - нормализующее влияние на уродинамику, установленное нами ранее и подтвержденное в настоящей работе на основании динамической оценки объема остаточной мочи и частоты пиелоэктазии [14, 15]. Параллельно с нормализацией уродинамики происходит достоверное снижение вероятности рецидивов по сравнению с референтной группой [15]. Отсутствие клинико-лабораторных отличий в ближайшие и отдаленные сроки наблюдения в двух сравниваемых нами категориях детей находит объяснение в уродинамическом эффекте препарата «Канефрон® Н», который, выступая в качестве патогенетического средства, корригирует дефектное лечение в не-Н-группе пациентов.
Наличие показавших достаточную эффективность альтернативных мероприятий ставит под сомнение необходимость в антибактериальной терапии, казалось бы, целесообразной при инфицировании мочевого тракта, но в то же время, как указывалось, создающей целый ряд труднопреодолимых проблем. Подобная точка зрения начинает воплощаться при лечении неосложненной ИМП с использованием РЛП и противовоспалительных средств [16, 17].
В педиатрической практике на роль альтернатив претендует РЛП «Канефрон® Н», клиническая достаточность которого продемонстрирована в том числе в монотерапии неосложненных вариантов ИМП и цистита в большинстве случаев [18-20].
Кроме того, в рандомизированном проспективном исследовании с участием беременных с бессимптомной бактериурией показано, что «Канефрон® Н» по эффективности не уступает антибиотикотерапии в отношении снижения частоты обострений ИМП, преждевременных родов и рождения детей с низкой массой тела [21].
Таким образом, представленные собственные и литературные данные являются основанием для разумного выбора РЛП «Канефрон® Н» в качестве альтернативы антибактериальным препаратам при неосложненной ИМП. В России пациенты традиционно отдают предпочтение РЛП, что связано с их благоприятным профилем безопасности и принадлежности к богатому опыту народной медицины, что обеспечивает высокую приверженность к лечению.
Вопрос о показаниях к применению такого метода лечения может решаться на основании рутинного обследования (табл. 6). Критериями выбора могут быть отсутствие лихорадки, признаков системной воспалительной реакции и изменений при проведении УЗИ почек. Последнее условие сводит также к минимуму наличие пузырно-мочеточникового рефлюкса тяжелой степени [22]. Включение анамнестических сведений о первой инфекции обусловлено вероятностью почечного вовлечения и пузырно-мочеточникового рефлюкса при рецидивах, что требует дополнительного обследования.
Таблица 6.
Показания к альтернативному лечению неосложненной инфекции мочевыводящих путей с помощью растительных лекарственных средств
| 1. | Афебрильные случаи |
| 2. | Нормальные значения скорости оседания эритроцитов, количества лейкоцитов и уровня С-реактивного белка |
| 3. | Отсутствие изменений при ультразвуковом исследовании почек |
| 4. | Первый эпизод инфекции мочевыводящих путей |
| 5. | Дизурические явления + мочевой синдром |
| 6. | Возраст старше 3 лет |
| 7. | Женский пол |
Пункты 6 и 7 таблицы 6 достаточно условны, если принять во внимание более тяжелые варианты ИМП у младших детей, а обычно легкие - у пациентов женского пола. Уместность предлагаемого варианта лечения неосложненной ИМП нуждается в подтверждении с помощью дальнейших исследований, в результате которых показания к нему могут быть скорректированы.
Заключение
На основании результатов настоящего исследования, в котором продемонстрировано наступление ремиссии в течение ближайших 4 нед вне зависимости от строгости соблюдения правил приема антибиотиков, а также с учетом данных научной литературы об альтернативных мероприятиях предложен метод лечения неосложненной ИМП РЛП «Канефрон® Н» в течение 2 нед. На фоне дальнейшего применения препарата на протяжении 6 мес, назначаемого курсами по 2 нед каждые 2 мес, рецидивы заболевания встречались в единичных случаях. Показания к нему, основанные на доступных методах рутинной практики, исключают ренальное воспаление и пузырно-мочеточниковый рефлюкс, поэтому не могут стать причиной недостаточного лечения.
Следование принципу минимальной достаточности, а именно замена этиотропной химиотерапии на альтернативный метод - применение РЛП (с патогенетической направленностью действия) можно отнести к мероприятиям, ориентированным на сдерживание развития резистентности к антибактериальным препаратам, особенно при таких распространенных заболеваниях, как неосложненная ИМП. В условиях необходимости следования официальным документам по лечению ИМП для придания правомочности данному методу необходимо проведение дополнительных контролируемых проспективных исследований.
Литература
1. Vernon S.J., Coulthard M.G., Keir M.J., Mathews J.N.S. New renal scarring in children who at age 3 and 4 years had nornal scan with dimercapto-succinic acid: follow up study // BMJ. 1997. Vol. 315. P 905-908.
2. Инфекция мочевыводящих путей у детей : клинические рекомендации Минздрава России № 281. URL: Рубрикатор КР (minzdrav.gov.ru)
3. Кириллов В.И, Богданова Н.А. Проблемные вопросы этиотропной терапии инфекций мочевыводящих путей у детей // Российский вестник перинатологии и педиатрии. 2016. Т. 61, № 6. С. 32-37.
4. Антимикробная терапия и профилактика инфекций почек, мочевыводящих путей и мужских половых органов : федеральные клинические рекомендации / Российское общество урологов. М., 2017. С. 72.
5. Пыков М.И. Ультразвуковая диагностика заболеваний почек у детей // Детская ультразвуковая диагностика / под ред. М.И. Пыкова, К.В. Ватолина. М. : Видар, 2001. С. 385-429.
6. Ольхова Е.Б. Ультразвуковая диагностика заболеваний почек у детей. СПб. : СПбМАПО, 2006. 436 с.
7. Багирова Н.И., Кириллов В.И. Инфекции мочевой системы у детей: клиника, диагностика, лечение // Педиатрическая фармакология. 2008. Т. 15, № 5. С. 97-100.
8. Стратегия и тактика применения антимикробных средств в лечебных учреждениях России : российские национальные рекомендации / под ред. В.С. Савельева, Б.Р., Гельфанда, С.В, Яковлева. М. : Компания БОРТЭС, 2012. 92 с.
9. Возрастающая угроза антимикробной резистентности. Возможные меры. Женева : ВОЗ, 2013.
10. Кириллов В.И., Богданова Н.А., Морозов С.Л. Неантибактериальные альтернативные мероприятия при инфекции мочевых путей у детей. Часть 1. Подавление микробной инициации воспаления // Российский вестник перинатологии и педиатрии. 2018. Т. 63, № 1. С. 106-112.
11. Кириллов В.И., Богданова Н.А., Морозов С.Л. Неантибактериальные альтернативные мероприятия при инфекции мочевых путей у детей. Часть 2. Подавление последствий микробной инициации воспаления // Российский вестник перинатологии и педиатрии. 2018. Т. 63, № 4. С. 113-118.
12. Кириллов В.И., Богданова Н.А. Клинико-патогенетическое обоснование эффективности растительного препарата Канефрон Н в нефрологии детского возраста // РМЖ. 2015. № 28. С. 1710-1714.
13. A non-international of the use of herbal medicinal product Canephron N in the pediatric out patient population in Russia / VV. Dlin [et al.] // Clinical Phytoscience. 2018. Vol. 4. P. 31-34.
14. Кириллов В.И., Руненко В.И., Богданова Н.А., Мстиславская С.А. Влияние комплексной терапии на состояние почек у детей с пузырно-мочеточниковым рефлюксом в послеоперационном периоде // Вопросы современной педиатрии. 2007. Т. 6, № 2. С. 36-41.
15. Кириллов В.И., Богданова Н.А. Инфекция мочевой системы у детей: Патогенетические сдвиги и их коррекция с целью профилактики обострений // Вопросы современной педиатрии. 2011. Т. 101, № 4. С. 100-104.
16. Naber K.G. Efficacy and safety of the phytotherapeutic drug Canephron N in prevention and treatment of urogenital and gestational disease: review of clinical experience in Europe and Central Asia // Research and Reports in Urology. 2013. Vol. 5. P 39-46.
17. Набер К.Г., Алиджанов Д.Ф. Существуют ли альтернативы антимикробной терапии и профилактики неосложненных инфекций мочевого тракта? // Урология. 2017. Vol. 5-8, No. 6. P 10-13.
18. Вялкова А.А., Гриценко В.А., Данилова Е.И., Седашкина О.А. Обоснование клинико-микробиологических подходов к лечению и профилактике рецидивов пиелонефрита у детей // Педиатрическая фармакология. 2009. Т. 6, № 2. С. 94-98.
19. Эрман М.В. Фитотерапия в лечении инфекции мочевой системы у детей // Эффективная фармакотерапия. Педиатрия. 2014. № 2 (16). С. 12-16.
20. An open label non-controlled, multicenter, interventinal trial to investigate the safety and efficacy of Canephron N in the management of ancomplicated urinary tract infection / D. Ivanov [et al.] // Clinical Phitoscience. 2015. Vol. 1. P. 7-24.
21. Локшин К.Л. Сравнительная эффективность стандартной антибиотикотерапии и терапии препаратом Канефрон Н при бессимптомной бактериурии у беременных // Урология. 2018. № 3. С. 26-30.
22. Risk factors for kidney scarring and vesicoureteral reflux in 42 children after their first pyelonephritis, and appraisal of international guidelines / A. Breinbjerg [et al.] // Pediatric Nephrology. 2021. Vol. 36, No. 12. P 2777-2787.

